Боевые учения
COVID-19: специфический ответ оптимизированному здравоохранению
Прошло полтора месяца с тех пор, как Всемирная организация здравоохранения (ВОЗ) объявила пандемию COVID-19. Принимаемые по всему миру меры борьбы с коронавирусом беспрецедентны. COVID-19 стал вызовом прежде всего государственным системам здравоохранения, заставляя организаторов и медиков перестраиваться и учиться на ходу. К счастью, несмотря на оптимизацию российской системы здравоохранения, традиции и подходы, апробированные в отечественной медицине, сохранились и во врачебном сообществе.
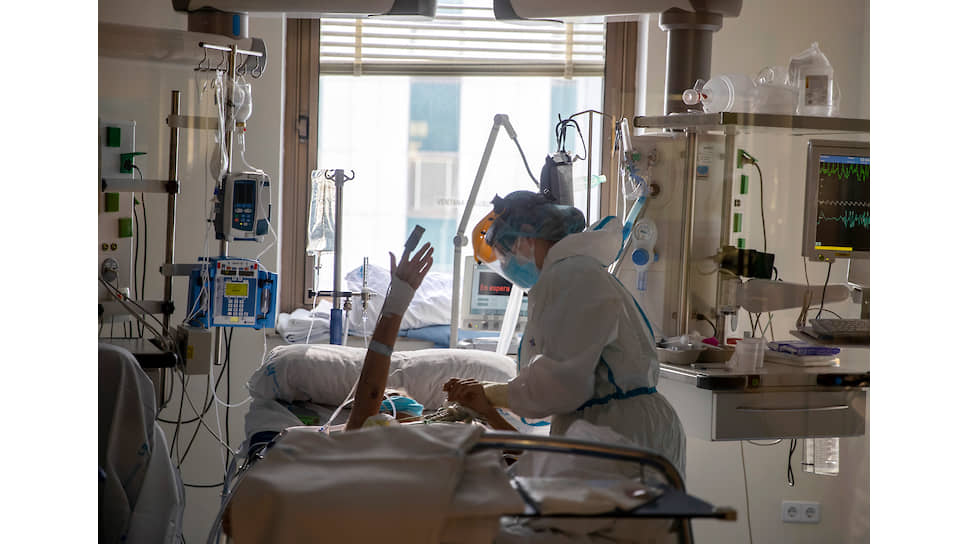
Фото: Manu Fernandez, AP
Фото: Manu Fernandez, AP
«Дайте нам возможность вас спасти»
На вопрос, чем новый коронавирус SARS-CoV-2 отличается от вируса гриппа, медики дают ответ: вирулентность (заразность) вызванной им инфекции как минимум в два раза выше, чем гриппа, а людей, которые нуждаются в квалифицированной медицинской помощи в стационаре, значительно больше. И ведет себя коронавирус гораздо агрессивнее, чем привычные респираторные вирусы, вызывая специфический ответ организма, из-за которого болезнь может быстро перейти в тяжелую стадию.
Рекомендованные ВОЗ, российскими и зарубежными специалистами препараты иногда помогают, а иногда — нет, как и различные схемы лечения, которые пытаются вслепую применять врачи.
Сергей Царенко (московская ГКБ №52 уже больше месяца работает с зараженными пациентами) полагает, что реанимационных коек в больницах должно быть до 15%, аппаратов ИВЛ — 8–10% от числа госпитализированных с COVID-19.
Причем при работе с больными COVID-19 чрезвычайно важна безопасность медиков. Опыт азиатских стран показывает, что наибольшую защиту обеспечивает работа вахтовым методом: в течение смены люди не выходят из помещения, не едят и даже не посещают туалет. «Мы делаем все, что можно, дайте нам возможность вас спасти — оставайтесь дома»,— говорят врачи.
Любая система здравоохранения может не справиться с такой нагрузкой. Введение карантинных мер позволило избежать резкого роста заболеваемости, чтобы успеть оказать помощь всем нуждающимся.
Больница не завод
Национальные системы здравоохранения, построенные на жестких расчетах потребности в медицинской помощи при «нормальной» ситуации или контролируемой эпидемии, оказались не готовы решать задачи, которые поставил перед ними COVID-19.
По мнению Глеба Кузнецова, политолога, руководителя экспертного совета ЭИСИ, пандемия, возможно, наконец заставит государства задуматься об уместности применения «экономических» принципов в сфере здравоохранения, не допускающих избытка персонала, коек, времени пребывания в стационаре, а фармацевтические компании нацелены на максимизацию прибыли за счет выпуска все более дорогих препаратов. «Жалобы на форумах пациентов самых разных стран одинаковы: увеличение длительности ожидания помощи, невозможность попасть к специалисту быстро, формальный подход врачей,— отмечает господин Кузнецов.
Одинаковые проблемы даже в самых благополучных в плане медпомощи Германии или Израиле. Проблемы не только у пациентов, но и у медиков, которые очень хотят, но не всегда могут сделать «все возможное». Потому что «больницы организованы по принципам, напоминающим производственные принципы "Тойоты"», размышляет Глеб Кузнецов. Но больница не завод, а люди — что врачи, что пациенты — не машины. Даже в нормальной ситуации. Проконсультировать пациента теоретически за 12 минут можно (12 минут — результат расчета), а расспросить, дать информацию, психологически поддержать — нет. Множество исследований показывает значимость контакта между врачом и пациентом с точки зрения результативности лечения (что также повышает показатель продолжительности жизни и экономит ресурсы), но расчеты основаны на моделях, в которых человек — объект.
Быстрое реагирование
Итальянцы просили о помощи Евросоюз, который сначала отказал в ней, что, вероятно, ухудшило ситуацию в Италии. Во многих странах медикам помогают военные. Например, во Франции с их помощью тяжелых больных перемещают в «спокойные» регионы, где нет дефицита реанимационных мощностей, для чего используются специально оборудованные поезда и санитарная авиация.
Хуже всего показали себя США, самая богатая в мире страна с самой «асоциальной» моделью здравоохранения, при которой множество неимущих вообще не могут получить медицинскую помощь, а имущие имеют большие шансы стать банкротами, если серьезно заболеют. США лидируют как по количеству зараженных, так и по числу умерших. В других странах пошли по пути массового тестирования, но, по мнению экспертов, тесты пока несовершенны везде и они, как, правило, сочетаются с жесткими карантинными мерами.
Для госпитализации больных стали применять быстровозводимые конструкции. За месяц в Новой Москве была построена больница на 500 мест, в московской ГКБ №52 — дополнительные помещения для персонала. В Санкт-Петербурге идет оборудование резервного госпиталя на 550 мест в павильонах выставочного комплекса «Ленэкспо» на Васильевском острове. Минобороны строит «многофункциональные медицинские центры» в российских регионах. Уже введен в эксплуатацию центр в Нижнем Новгороде, в ближайшее время планируется открыть еще 15.
Основной удар коронавирус нанес по Москве. По словам руководителя городского департамента здравоохранения Алексея Хрипуна, в ближайшее время в Москве будет подготовлено для приема больных COVID-19 около 10 тыс. коек. «У нас серьезный запас прочности»,— подчеркнул Алексей Хрипун. В случае необходимости Москва может выделить 30 тыс. коек, постепенно реализуя план по перепрофилированию стационаров, хотя весьма вероятно, что такой объем не понадобится. Приостановлены плановые операции (что высвобождает не только койки, но и аппараты ИВЛ), госпитализируются только экстренные пациенты. Хронических больных медики консультируют удаленно, телемедицина, к которой многие относились скептически, получила импульс к развитию. Упрощена и схема выписки льготных препаратов для больных COVID-19.
Принцип избыточности
Медики уже накопили опыт диагностики COVID-19 и лечения больных. На нем основана рекомендация Минздрава РФ и многих региональных департаментов — если есть возможность — диагностировать COVID-19 по характерной картине изменений в легких, фиксируемых с помощью КТ (компьютерной томографии), не дожидаясь результатов тестов. Сергей Царенко отмечает также, что у пациентов на респираторном лечении хорошие шансы на выживание. Но находятся они на лечении долго, выздоравливают только недели через две-три, и забот с ними много.
Сейчас многие вспоминают добрым словом советскую медицину, ее традиции, которые позволяли успешно справляться с ситуациями «похуже коронавируса», сохранились во врачебном сообществе, несмотря на «оптимизацию» здравоохранения. «Может быть сейчас наконец люди увидят, что наши врачи действительно любят своих пациентов»,— говорит Сергей Царенко и отмечает, что «американские подходы», которые превращают врача в экономический винтик и к тому же дают возможность истязать его юридическими наездами, не на пользу обществу. А государство, по крайней мере российское, как провозглашает Глеб Кузнецов, в вопросах здравоохранения начнет руководствоваться принципом избыточности. Врачи и оборудование могут простаивать, потому что больница не завод, а пациент не автомобиль. Но только такой подход позволит справиться с пандемией.

